心臓血管外科
心臓血管外科
診療科の概要

- 当科は、松江市内唯一の心臓血管外科手術施行施設で、各循環器疾患に対し、日々外科治療を行っております。ご存じのように我が国の高齢化率は急速的に高くなっており、特に島根県はその傾向が極めて強く、手術対象となる患者様の年齢も年々高くなってきております。循環器疾患特に心臓弁膜症の特徴は、軽快と増悪を繰り返しながら進行し、長期に寝たきりになるなど、ADLの低下つまり生活の質の低下を招きます。また、入退院を繰り返すことにより発生する入院費用は、全医療費の20%を占め、がん診療の1.5倍に及んでいます。そのような中で、低侵襲かつ治療効果が高い最新の手術を導入施行し、少しでもADLの悪化を防ぎ医療費を軽減するのが、我々の務めと考えております。当院では、低侵襲手術として、経皮的大動脈弁置換術(TAVR)、胸部大動脈ステントグラフト治療(TEVAR)、腹部大動脈ステントグラフト(EVAR)などを行ってきておりましたが、経過観察期間に再発や使用デバイスの耐久性の問題を多く認めるようになり、このような治療は、姑息的手術(高齢や合併症で手術が困難な患者様に第一選択となり、再発などのリスクが高い手術)と言わざるを得ず、手術対象となる患者様全員にはお勧めできないのが現状であります。このため、私が赴任しました4年前より、耐術である多くの高齢患者様に根治度の高い低侵襲手術を導入するため、院内の環境を整え2021年3月より縫わない大動脈弁置換術、2021年7月より右小開胸下(MICS)弁膜症手術を開始してまいりました。これらの手術は、島根県では当院だけで行っている治療であり、僧帽弁のみならず大動脈弁・三尖弁に対する形成及び置換術及び心房細動などの不整脈治療もこのMICSで施行しております。一般的に、MICSによる弁膜症手術は、60歳以下の比較的若い年代に行う施設が多いのですが、当院では高齢者であっても動脈硬化が軽い症例やその他の適応を満たせば、積極的に行っております。更に 2023年10月に新たに3-D内視鏡を導入し、更に小さな切開で僧帽弁及び大動脈弁手術が可能となりました。弁膜症と診断された高齢の患者様で、ぎりぎりまで薬で様子をみられて、最終的に心不全を来して、ADLが落ちた状態で緊急入院される患者様をよくみかけます。このような状態で手術を行ってもいい結果は期待できません。MICSによる弁膜症手術は、患者様のADLを維持し、早期社会復帰が可能となる治療法です。手術に踏み切れずにいらっしゃる患者様がおられましたら、手遅れになる前に一度当院を受診の上ご相談いただければと思います。今後とも、島根県で唯一当院でしか受けれないMICS手術を希望される患者様のお役に立てればと考えております。また、私はロボット手術のコンソールドクター資格を持っておりますので、今後ロボット手術の導入も検討してまいります。島根でも都会に行かなくても全国レベルの最新治療を受けて頂き、更に同じ結果が残せるように今後とも努めてまいります。 (文責:中村)
診療実績
| 手術名(2023年1月~12月) | 実施数 |
|---|---|
| 弁膜症手術 | 60例: ・ 大動脈弁43例 経皮的大動脈弁置換術: TAVR 19例 大動脈弁置換術: AVR 20例(うちMICS 9例) Bentall 4例 ・ 僧帽弁17例(うちMICS 15例) ・ 三尖弁1例 (MICS 1例で、僧帽弁との併施例) |
| 胸部大動脈手術 | 43例 ・上行置換 7例 ・弓部置換 26例 ・TEVAR(ステントグラフト)10例 |
| 冠動脈バイパス術 | 23例 |
| 不整脈手術(他手術併施症例) | メイズ:5例、左心耳クリップ6例 |
| その他の開心術 | 8例:左室形成1例、心室中隔穿孔修復2例 左室腫瘍1例、心嚢ドレナージ4例 |
| 腹部大動脈手術 | 33例 ・開腹人工血管置換術 18例 ・EAVR(ステントグラフト)15例 |
| 末梢動脈手術 | 9例(カテーテル手術を含む) |
| 内シャント設置術(シャントに関わる手術を含む) | 73例 |
| 下肢静脈瘤 | 17例(うちレーザー13例) |
診療内容
<虚血性心疾患>
狭心症や心筋梗塞後機械的合併症(心臓破裂、心室中隔穿孔、乳頭筋断裂など)に対し手術を行っております。特に狭心症に対し、冠動脈バイパス術を行うのが一般的ですが、当院では、私が赴任する前は心停止下冠動脈バイパス術(CABG)がほとんどでしたが、赴任後は、ほぼ全例で心停止を行わない心拍動下冠動脈バイパス術(On pump beating CABGもしくはOPCAB)を行っております。
<弁膜症>
心臓弁膜症とは、心臓内の逆流防止弁である4つの弁が、狭窄したり逆流したりして心不全を来す疾患で、自然治癒することはありません。治療は、患者さんの状態によって、3つの選択肢から選択されます。つまり、薬で症状を緩和し経過観察を行う保存的治療、開胸手術で心臓の弁の修復や交換を行う外科的治療、または開胸することもなく、また心臓を止めることなく、カテーテルを用いて弁を植え込むカテーテル治療が選択されます。当科では、弁膜症に対し、原因及び病態別に適応を検討の上、以下の術式を行っております。更に、症例に応じて低侵襲心臓手術(MICS:右小開胸下僧帽弁形成術など)での手術も行うことができます。
③僧帽弁狭窄症:人工弁置換術(機械弁、生体弁)
④僧帽弁閉鎖不全症:人工弁置換術(機械弁、生体弁)、僧帽弁形成術(弁輪形成術、人工腱索など)、カテーテル治療(Mitral Clip)に関しては、山陰唯一の施行施設である鳥取大学と診療連携
⑤三尖弁閉鎖不全症:人工弁置換術(機械弁、生体弁)、三尖弁形成術(弁輪形成術、人工腱索など)
⑥不整脈(心房細動):Maze手術
<大動脈瘤及び大動脈解離>
瘤は、無症状で経過し、CTなどで偶然発見される場合がほとんどで、大きさや拡大速度で手術適応があれば基本人工血管置換術を行っております。近年、破裂例、超高齢者の方や観血的手術ハイリスク例の患者さんに対しましても、ADLの高度低下(寝たきり)や高度痴呆などがなければ、ステントグラフトを用いて積極的に治療を行っております。また、大動脈解離も増加しており、上行大動脈を含んで解離が伸展している場合(Stanford A)は、緊急人工血管置換術が必要となります。近年緊急手術成績は向上しており、当科では積極的に上行弓部大動脈までの人工血管置換を行っています。更に私が赴任した昨年4月以降、Stanford A型解離に対しては、下行大動脈以下のリモデリング目的にハイブリット手術(上行弓部置換術+下行大動脈へのオープンステントグラフト留置)を導入し、適応さえあれば年齢に関係なく積極的に実施し、良好な成績を残しています。
①胸部大動脈瘤:人工心肺下人工血管置換術、注)ステントグラフト留置術(TEVAR、debranch-TEVAR)、ハイブリット手術(上行弓部人工血管置換術+オープンステント留置)
②腹部大動脈瘤:人工血管置換術、注)ステントグラフト留置術(EVAR, debranch-EVAR)
注) ステントグラフト留置術(TEVAR、EVAR):ステントグラフト留置術は開胸あるいは開腹といった大がかりな手術操作を必要とせず、鼡径部の動脈からカテーテルを用いて人工血管を大動脈内に留置して大動脈瘤の破裂を予防する方法です。開胸、あるいは開腹手術を行わないため負担は極めて少なくなり早期退院、早期社会復帰が可能となりますが、あくまで姑息的な治療で、施術後も動脈瘤が拡大する症例が20-30%あり、ステントグラフトがずれ、破裂した合併症も報告されております。このため、超高齢者や心肺機能低下例以外の開胸もしくは開腹手術が可能な方には、人工血管置換術をお勧めします。
<重症心不全>
植え込み型補助人工心臓適応患者さん(心臓移植適応患者さん)に対しては、中国地方内の大学で唯一の植え込み施設である鳥取大学への迅速な紹介とその後の診療連携を行っております。
<その他>
下肢へのバイパス術、静脈瘤の手術、静脈血栓症(VTE)治療、透析患者さんへの内シャント造設手術などを行っています。
診療科トピックス
● TAVR
重症の「大動脈弁狭窄症」、通常の手術が危険と判断された方(一般的には超高齢者:85歳以上、高度の心肺機能障害)が対象になります。当院では2019年から開始し、すでに70例を超える方に実施しており、手術死亡率は0%となっています(2021年4月現在)。また、2020年12月より大動脈弁置換術後の生体弁機能不全(生体弁が壊れた症例)に対するカテーテルによる再弁留置も可能となっております。適応については、循環器内科医師及び当科医師に、お気軽にご相談ください。
注) TAVRはあくまでも手術が困難な方への姑息手術であり、閉鎖不全が残存したり、移植弁の耐久性にも問題があり、従来の手術方法(人工弁置換術)にとってかわるものではありません。
● 低侵襲心臓手術(MICS)認定医の取得(2024.5更新)
当院 中村嘉伸心臓血管外科部長が、この度低侵襲心臓手術いわゆるMICS手術の認定医として認定されました。
● 3-D内視鏡によるMICS開始(2023.11更新)
当院でMICS手術による弁膜症手術を開始し、約3年が経過しました。当院では、MICS弁膜症手術を施行した全例で、手技を完遂することができており、術後経過も良好で早期に退院をされておられます。
2023年10月に、新たに3-D内視鏡と4K 3-Dモニターを導入し、MICS手術に使用しております。結果、画像は鮮明となり以前より更に小さな傷で、MICS手術が施行できるようになりました。
縫わない大動脈弁置換術開始のお知らせ(2021年3月更新)
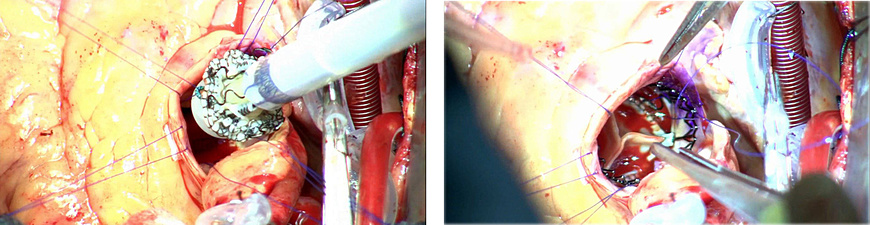
Sutureless valveの開始に伴い、当院では、大動脈弁狭窄症に対する全ての治療法を提供できるようになりました。
心臓弁膜症の一つである大動脈弁狭窄症は、心臓の出口の扉である大動脈弁が硬くなり、開放が困難になることにより、心臓に大きな負担がかかる病気です。現在、高齢化により最も増加している心臓弁膜症の一つです。重症になるまで症状が出にくいこと、症状が出てから急速に進行することが知られています。他の心臓病と同様に適切な診断、治療時期が求められます。
この大動脈弁狭窄症に対する治療法は、従来の外科開胸手術に加え、2013年10月よりカテーテルによる治療(TAVI)が本邦でも開始されました。当院でも既にTAVIを開始し良好な結果を得ております。今回さらにこの二つの治療を組み合わせた治療=“スーチャレス弁”による治療を2021年3月に島根県下最初の施設として開始しました。スーチャレス弁とは、”縫わない“生体弁を用いて、人工弁置換手術を行う方法です。この治療法の利点として、石灰化で固くなった大動脈弁を外科的に切除することが可能であること、弁を縫わずにステントというバネで固定することにより、心臓を停止する時間(大動脈遮断時間)が短くなるなどが挙げられます。大動脈弁置換手術に冠動脈バイパス術などを同時に行う必要のある方、透析を受けている方(TAVIは特定施設で保険認可)などカテーテル治療が困難な患者さんにも条件さえ合えば手術が可能です。さらに適応があればMICS(低侵襲手術)にも応用することができます。この治療法の不利な点は、外科的な開胸手術ですので、カテーテルによる治療(TAVI)よりはやはり体の負担はあります。また、カテーテル治療(TAVI)と同様にステントというバネで固定するため、縫合する生体弁よりペースメーカーが必要となることがやや多いことが挙げられます。我々は、患者さんの状態や背景を見ながら、様々な治療法を提示して、患者さんと相談しながら最適な治療法を選択することが最も重要と考えております。
当院では、大動脈弁狭窄症に対する全ての治療法を提供できるようになりましたので、遠慮なくご相談ください。
自己弁温存大動脈基部置換術(2021年5月更新)
(valve sparing aortic root replacement:VSARR)施行のお知らせ
大動脈弁輪拡張症(大動脈基部の大動脈瘤)をともなう大動脈弁閉鎖不全症では、心不全のリスクに加えて、拡張した大動脈(基部大動脈瘤)の破裂や大動脈解離のリスクがあります。大動脈破裂は、90%致命的となります。大動脈瘤は、破裂直前までほぼ無症状で進行する病気なのですが、見つかった時点で50mmを超えていれば(マルファン症候群の方は、45mm以上)、早めに手術したほうが生存確率を上げる事になります。大動脈弁閉鎖不全症は、一般的には大動脈弁を人工弁にいれかえることにより、逆流をとめることができます。しかし、大動脈弁を人工弁に取り替えることによる弊害と無縁ではいられません。すなわち、「機械弁」を装着した場合には、血液をサラサラにするワーファリンという薬を一生飲み続ける必要がありますし、「生体弁」を装着した場合には、生体弁の劣化から10~15年以内に再手術が必要になるとされています。また、マルファン症候群の方は、急性大動脈解離の発症率が高く、抗凝固剤の服用を続けることは破裂や解離発症時及び手術時の出血のリスクが高いと言われていますので、可能であれば自己大動脈弁を温存しつつ、動脈瘤を切除し人工血管に置換する自己弁温存大動脈基部置換術が適応となると考え、本手術を導入しております。この術式は、私が留学していたToronto general hospital(カナダ)のDivision head Dr. T. Davidが開発した術式であり、島根県で最初に施行いたしました。
低侵襲心臓手術の開始(2021年8月更新)
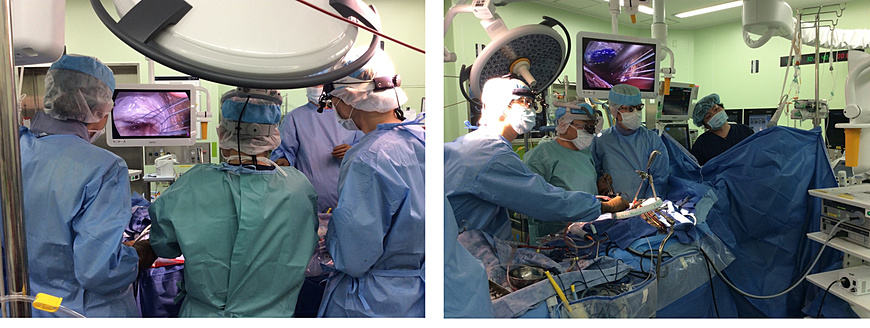
低侵襲心臓手術(MICS:Minimally Invasive Cardiac Surgery)
心臓の手術は、胸部正中を20-30cm程度切開し、胸骨を正中で割って行うのが一般的ですが、骨を切るため輸血量が多くなったり、胸骨感染(縦隔炎)のリスクがあり、さらに術後も3か月程度、車の運転を控えて頂くとか、重いものは持たないなどの日常生活制限があります。これに対して、低侵襲心臓手術(小切開心臓手術)とは、右乳房下もしくは右腋窩に5-10 cm程度の小さな切開(体形などにより左右されます)を行い、肋間で開胸し胸骨を切らずに、心臓、特に弁膜症の手術(大動脈弁及び僧帽弁狭窄症・閉鎖不全に対する手術)をする方法です。この方法の利点は、整容性に優れ、輸血量が少なく、術後も早期に日常生活や仕事に復帰できることなどがあげられます。しかしながら、全ての患者さんに対して行えるのではなく、年齢・胸郭の形・動脈硬化の有無などにより適応の有無を判断する必要があります。また、この手術は、小切開の為、直視下で行うことが困難で、指も届きませんので特殊な手術器具を用い内視鏡下に手術を行う必要があり、どこでもできる治療ではありません(全国で50施設前後)。現在島根県では、松江赤十字病院のみで行っておりますので、ご希望の方はご相談ください。
当院での低侵襲心臓手術(右小開胸(MICS)下弁膜症手術)施行状況(2022.4更新)
当科では、2021年7月より右小開胸(MICS)胸腔鏡下の大動脈弁、僧帽弁、三尖弁手術及び心房細動手術(MAZE手術、肺静脈隔離術、左心耳クリップ)を行っており、既にのべ20例以上実施し、全例完遂(正中切開への変更はなし)しております。この手術は、島根県では唯一当院のみで行っており、患者様には、輸血の減少・美容的満足度の向上・早期退院など大変満足を頂いております。そもそもMICSは動脈硬化の強いご老人には行わない施設も多くあるのですが、当科ではこの評価を厳密に行い、高齢でも合併症を減らす工夫を行い、施術可能な症例については積極的に行っております。
今後は、松江地区のみならず、島根県全域で本手術を希望される患者様のお役に立てればと考えております。
今後は、松江地区のみならず、島根県全域で本手術を希望される患者様のお役に立てればと考えております。
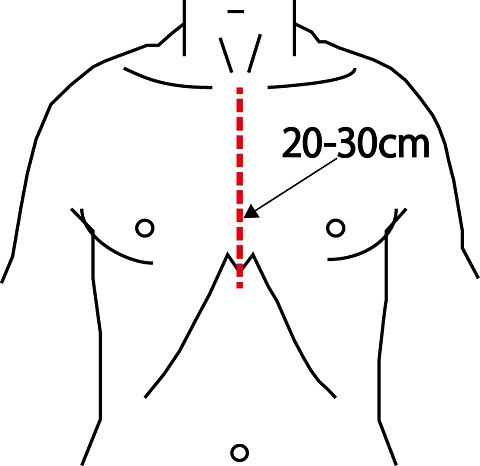
従来手術の皮膚切開
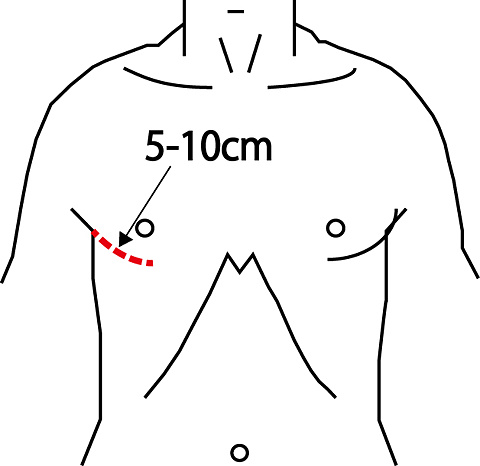
MICSでの皮膚切開
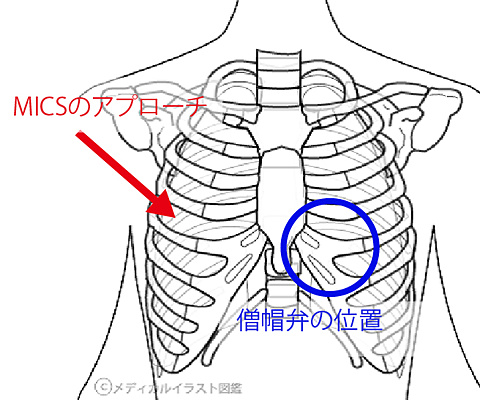
MICSのアプローチ
右腋窩小開胸(TAX)下rapid deployment valveによる大動脈弁置換術の成功(2022.4更新)
当科では、2021年3月に縫わない大動脈弁(PercevalⓇ:Corcym)による置換術を開始し、大動脈遮断時間及び人工心肺時間の短縮に努めてまいりましたが、いわゆる腋窩小開胸による大動脈弁置換術にはデバイスの特性から不向きと言われていたため、これまで胸骨正中切開で行ってまいりました。
今回、MICS手術 特に右腋窩小開胸下で行う大動脈弁置換術(TAX AVR)に、本邦で使用可能なもう一つの縫わない大動脈生体弁:rapid deployment valve(IntuityⓇ:以下の写真参照、Edwards)を用い成功いたしました。本大動脈弁は、現在世界で使用されている一般的な生体弁(15年以上の耐久性)とほぼ同じ耐久性があると言われており、長期予後が期待できるものであります。この度 80歳代の患者様が本手術をお受けになり、無輸血で経過し独歩退院され、翌週にはご自身が運転され車で受診されました。弁膜症手術を小開胸で行うことのメリットは、はかり知れないと実感いたしました。

Intuityデリバリーシステム(Edwards社提供)
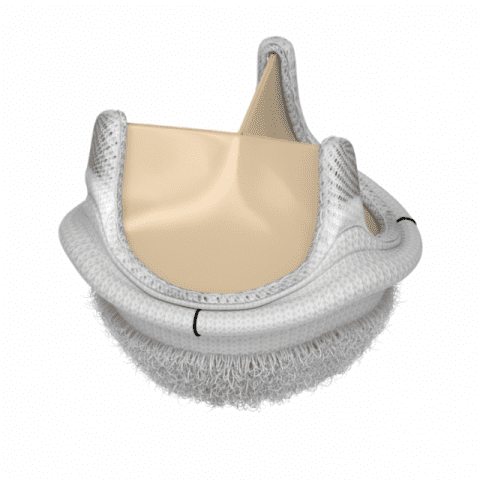
Intuity 全体写真(Edwards社提供)
超高齢者(>85歳)及び再手術症例に対するMICSによる僧帽弁手術の成功 (2023.4更新)
MICS手術による弁膜症手術を開始し、1年9か月が経過しました。MICS弁膜症手術を施行した全例で、手技を完遂することができており、術後経過も良好で早期退院をされておられます。このためか、本年はMICS適応のある患者様が増加し、MICSによる弁膜症手術は26例/年(2023.1月-12月)となり、全弁膜症手術症例(TAVRを除く)の57%に達しています。また、最近では、MICSと縫わない大動脈弁置換手術を組み合わせた手術もご高齢の患者様に対して行っております。そんな中で、超高齢者(85歳以上)の方(MICS適応のあった方の数名)に対して、MICS僧帽弁弁形成手術を行い、10日前後で独歩退院いただきました。また、数年前に胸骨正中切開による僧帽弁手術(置換手術、形成手術 それぞれ各1例)を施行された方で、いずれも閉鎖不全症が再発し、再手術が必要となった患者様の手術を経験いたしました。一般の施設では、通常、再度胸骨正中切開を行い、心臓周囲全体の癒着剥離を行った後、僧帽弁手術を行うのですが、この場合、手術時間が非常に長くなり、更に出血・輸血量も多くなり、更に創の感染や治癒遅延など多くの問題があり、術前予想される手術リスク(Japan Score)は極めて高い状況でした。このような症例をMICSで僧帽弁置換させていただき、2名の方とも輸血量をかなり抑えることができ、比較的早期に独歩退院いただきました。もちろん、全例には施行できませんが、適応があれば積極的にMICSによる再手術も今後とも行っていきたいと考えております。
冠動脈バイパス術における内視鏡下血管採取術開始のお知らせ(2025年4月更新)
当院では2025年より冠動脈バイパス術の際に使用する血管の採取(大伏在静脈:太腿の静脈)を内視鏡下で行っております。今までの方法では皮膚を大きく切開する必要がありましたが(20cm程度)、内視鏡を用いることで傷を小さくすることが可能となります(2~3cm)。これにより術後の痛みの軽減や、傷の感染や創傷治癒遅延などのトラブルが少なくなることが報告されています。傷口のトラブルが起こると入院期間の延長にもつながるため、これを防ぐことにより患者様の負担の軽減につながります。特に糖尿病や透析治療を受けておられる方は傷のトラブルを起こしやすいと報告されており大きなメリットがあります。現在島根県では当院でのみ本法を使用しています。

スタッフ紹介
心臓血管外科部 部長

中村 嘉伸(なかむら よしのぶ)
1990年 鳥取大学卒
1990年 鳥取大学卒
<資格等>
医学博士
三学会構成心臓血管外科専門医認定機構認定心臓血管外科専門医、修練指導医
日本外科学会認定外科専門医、指導医
日本外科学会認定外科専門医、指導医
日本胸部外科学会認定医
日本低侵襲心臓手術学会認定低侵襲心臓手術(MICS)認定医
日本ステントグラフト実施基準管理委員会胸部大動脈瘤ステントグラフト実施医
日本ステントグラフト実施基準管理委員会腹部大動脈瘤ステントグラフト実施医
補助人工心臓治療関連学会協議会植込型補助人工心臓実施医
ロボット心臓手術関連学会協議会認定コンソール術者
臨床研修指導医
鳥取大学臨床教授
<所属学会>
日本外科学会
日本胸部外科学会(専門医会員)
日本心臓血管外科学会(国際会員)
日本血管外科学会
日本胸部外科学会(専門医会員)
日本心臓血管外科学会(国際会員)
日本血管外科学会
日本循環器学会
関西胸部外科学会(評議員)
アジア心臓血管胸部外科学会
日本弁膜症学会
日本再生医療学会
日本低侵襲心臓手術学会(認定施設)
<専門分野>
成人心臓血管外科
成人心臓血管外科
心臓血管外科部 副部長

倉敷 朋弘(くらしき ともひろ)
2011年 鳥取大学卒
2011年 鳥取大学卒
<資格等>
三学会構成心臓血管外科専門医認定機構認定心臓血管外科専門医
日本外科学会認定外科専門医
日本ステントグラフト実施基準管理委員会胸部大動脈瘤ステントグラフト実施医
日本ステントグラフト実施基準管理委員会腹部大動脈瘤ステントグラフト実施医
<所属学会>
日本心臓血管外科学会
日本心臓血管外科学会
日本外科学会
日本胸部外科学会
日本胸部外科学会
<専門分野>
心臓血管外科
心臓血管外科部 医師
坂口 祐紀(さかぐち ゆうき)
2004年 鳥取大学卒
2004年 鳥取大学卒
<資格等>
日本外科学会認定外科専門医
三学会校正心臓血管外科専門医認定機構認定心臓血管外科専門医
<所属学会>
日本心臓血管外科学会
日本心臓血管外科学会
日本外科学会
日本血管外科学会
日本血管外科学会
日本胸部外科学会
<専門分野>
心臓血管外科
心臓血管外科部 医師
山根 和真(やまね かずま)
2012年 鳥取大学卒
2012年 鳥取大学卒
<所属学会>
日本外科学会
日本心臓血管外科学会
日本外科学会
日本心臓血管外科学会
日本胸部外科学会
<専門分野>
心臓血管外科
下肢静脈瘤血管内治療実施医